Equipe Doctoralia
- Inicio
- Endocrinologia
- Tireoide de Hashimoto: o que é, sintomas, causas e tratamento
Artigos
31 março 2026
Tireoide de Hashimoto: o que é, sintomas, causas e tratamento
Neste artigo você verá:
A glândula tireoide, localizada na região anterior do pescoço, desempenha um papel fundamental na regulação do metabolismo basal e no funcionamento de diversos órgãos, como o coração, o cérebro, o fígado e os rins. Quando essa glândula sofre algum tipo de disfunção, todo o equilíbrio fisiológico do organismo pode ser comprometido. Entre as patologias que afetam esse órgão, a tireoidite de Hashimoto destaca-se como uma das principais doenças da tireoide: sintomas e tratamentos, sendo a causa primária de hipotireoidismo em áreas onde não há deficiência de iodo.
Esta condição médica requer uma compreensão aprofundada, pois sua evolução costuma ser lenta e silenciosa. Muitas vezes, os indivíduos convivem com a inflamação por anos antes que os primeiros sinais clínicos evidentes se manifestem. O entendimento dos mecanismos que levam ao surgimento da doença, bem como a identificação precoce de seus sintomas, é essencial para garantir a qualidade de vida do paciente e evitar complicações sistêmicas a longo prazo.
O que é a tireoidite de hashimoto?
A tireoidite de Hashimoto, também conhecida como tireoidite linfocítica crônica, é classificada como uma doença autoimune crônica. Em um organismo saudável, o sistema imunológico produz anticorpos para defender o corpo contra invasores externos, como vírus e bactérias. No entanto, em indivíduos com condições autoimunes, o sistema de defesa passa a identificar erroneamente as células do próprio corpo como ameaças.
No caso específico de Hashimoto, os linfócitos (células de defesa) invadem a glândula tireoide, desencadeando um processo inflamatório persistente. Essa inflamação progressiva resulta na destruição do tecido glandular, o que compromete a capacidade da tireoide de produzir os hormônios tiroxina (T4) e triiodotironina (T3). À medida que a produção hormonal declina, instala-se o quadro de hipotireoidismo, no qual o metabolismo do indivíduo torna-se mais lento, afetando virtualmente todos os sistemas biológicos.
Estatísticas e prevalência no brasil
No contexto brasileiro, a tireoidite de Hashimoto é amplamente reconhecida pela comunidade médica como a causa mais comum de hipotireoidismo. Dados epidemiológicos indicam que a prevalência de anticorpos antitireoidianos positivos, que servem como marcadores para a doença, atinge cerca de 10% a 15% da população adulta brasileira. Esse número reflete a importância do rastreio clínico em consultas de rotina.
A disparidade de gênero é um fator marcante nesta patologia. Observa-se que a doença é significativamente mais frequente no sexo feminino, com uma incidência que varia de 7 a 10 vezes superior em mulheres quando comparada aos homens. Segundo informações da Sociedade Brasileira de Endocrinologia e Metabologia (SBEM) e do Projeto Diretrizes da Associação Médica Brasileira (AMB), essa prevalência acentuada em mulheres pode estar relacionada a fatores hormonais e genéticos específicos que predispõem o público feminino a desordens autoimunes.
Causas e fatores de risco
A etiologia da tireoidite de Hashimoto é multifatorial, envolvendo uma interação complexa entre a predisposição genética e gatilhos ambientais. Embora a causa exata que inicia o ataque autoimune ainda não seja totalmente compreendida, sabe-se que certos indivíduos possuem uma vulnerabilidade biológica maior. Genes relacionados ao sistema de antígenos leucocitários humanos (HLA) têm sido associados ao aumento do risco de desenvolver a condição.
Além da genética, fatores como o estresse crônico, o consumo excessivo de iodo em populações predispostas e infecções virais prévias são estudados como possíveis desencadeadores do processo inflamatório. Abaixo, são apresentados os principais fatores que elevam a probabilidade de ocorrência da doença:
| Fator de risco | Descrição |
|---|---|
| Gênero | Mulheres têm incidência significativamente maior que homens. | Genética | Histórico familiar de doenças da tireoide ou outras doenças autoimunes. | Idade | Mais comum entre os 30 e 50 anos, embora possa ocorrer em qualquer idade. | Outras doenças autoimunes | Presença de condições como diabetes tipo 1, lúpus ou artrite reumatóide. |
 A tireoidite de Hashimoto é amplamente reconhecida pela comunidade médica como a causa mais comum de hipotireoidismo.
A tireoidite de Hashimoto é amplamente reconhecida pela comunidade médica como a causa mais comum de hipotireoidismo.Cuide da sua saúde com quem entende
Encontre especialistas qualificados e agende sua consulta online.
Sintomas da tireoidite de hashimoto
O quadro clínico da tireoidite de Hashimoto é caracterizado por uma progressão insidiosa. Inicialmente, o paciente pode ser assintomático, apresentando apenas alterações laboratoriais detectáveis em exames de sangue. Com o tempo, a destruição progressiva dos folículos tireoidianos leva à manifestação de sinais clínicos que refletem a baixa atividade metabólica.
É importante notar que os sintomas podem variar significativamente de pessoa para pessoa. Algumas apresentam manifestações leves, enquanto outras podem sofrer com um impacto severo em suas atividades diárias. A percepção desses sinais é fundamental para a busca de auxílio médico especializado.
Sinais de alerta iniciais
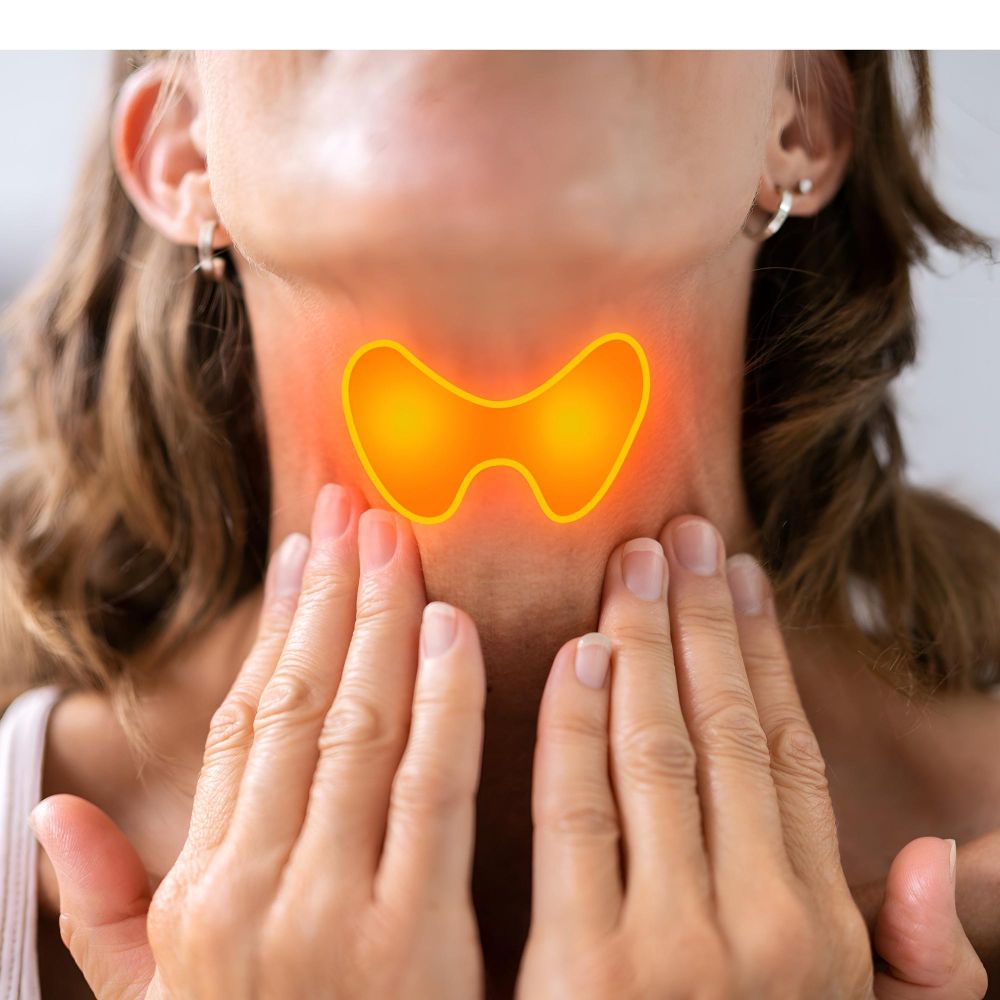
Um dos primeiros sinais físicos que podem ser observados é o aumento do volume da glândula tireoide, condição denominada bócio. Diferente de outras formas de tireoidite agudas ou do hipertireoidismo, o bócio na doença de Hashimoto geralmente não causa dor, embora possa provocar uma sensação de aperto ou plenitude na região da garganta.
Este aumento ocorre como uma tentativa compensatória do organismo: a glândula cresce na tentativa de produzir mais hormônios em resposta ao estímulo aumentado do hormônio estimulante da tireoide (TSH). Em alguns casos, a glândula pode apresentar uma textura irregular ou firme ao toque durante o exame físico realizado pelo médico.
Sintomas de hipotireoidismo decorrente
Quando a glândula não consegue mais suprir as necessidades de T3 e T4 do corpo, surgem os sintomas clássicos de hipotireoidismo. Esses sinais afetam múltiplos sistemas, incluindo o tegumentar, o digestivo e o neurológico:
- Cansaço excessivo e fadiga crônica: O indivíduo sente-se exausto mesmo após uma noite completa de sono, apresentando letargia e falta de energia para tarefas simples.
- Ganho de peso inexplicável: Ocorre uma redução na taxa metabólica basal, o que facilita o acúmulo de gordura e dificulta a perda de peso, mesmo com dieta controlada.
- Intolerância ao frio: A regulação térmica do corpo fica comprometida, fazendo com que a pessoa sinta frio em ambientes onde outros estão confortáveis.
- Pele seca e unhas quebradiças: A renovação celular diminui, resultando em uma pele áspera, pálida e unhas que se descamam ou quebram com facilidade.
- Queda de cabelo: Pode ocorrer um afinamento generalizado dos fios ou perda de cabelo em áreas específicas.
- Obstipação (prisão de ventre): O trânsito intestinal torna-se mais lento, dificultando a evacuação regular.
- Alterações de memória e humor: O baixo nível de hormônios tireoidianos afeta a neuroquímica cerebral, podendo causar dificuldade de concentração, lapsos de memória e quadros de depressão ou ansiedade.
Como é feito o diagnóstico
O diagnóstico da tireoidite de Hashimoto baseia-se na tríade: história clínica do paciente, exame físico da região cervical e, fundamentalmente, exames laboratoriais e de imagem. Como os sintomas podem ser confundidos com outras condições, como o envelhecimento natural ou o estresse cotidiano, a comprovação laboratorial é determinante para o fechamento do quadro.
Exames de sangue (laboratoriais)
A avaliação laboratorial foca na dosagem dos hormônios que controlam a tireoide e na presença de marcadores de autoimunidade. A análise conjunta desses valores permite identificar não apenas a presença da doença, mas também o estágio em que ela se encontra (seja hipotireoidismo subclínico ou clínico).
| Exame | O que avalia na hashimoto |
|---|---|
| TSH | Geralmente elevado (TSH alto), indicando que a tireoide está trabalhando pouco. | T4 livre | Geralmente baixo em casos de hipotireoidismo estabelecido. | Anti-tpo | Anticorpo presente na maioria dos casos de hashimoto. |
A presença de altos títulos de anticorpos Anti-TPO (antiperoxidase tireoidiana) é o principal indicador de que o sistema imunológico está atacando a glândula. Em fases iniciais, o TSH pode estar levemente elevado com o T4 livre ainda normal, caracterizando o hipotireoidismo subclínico.
Exames de imagem
A ultrassonografia da tireoide é um exame de imagem frequentemente solicitado para complementar o diagnóstico. Embora não substitua os exames de sangue, a ultrassonografia permite observar a ecogenicidade da glândula. Na tireoidite de Hashimoto, é comum encontrar um padrão “heterogêneo” ou “hipoecoico”, o que indica a presença de inflamação e infiltração de linfócitos no tecido. Além disso, o exame é útil para monitorar o tamanho da glândula e descartar a presença de um nódulo na tireoide ou câncer que possa exigir uma investigação mais aprofundada, como uma biópsia por agulha fina.
Opções de tratamento
O tratamento da tireoidite de Hashimoto não visa eliminar a causa autoimune, pois ainda não existe uma terapia capaz de “reprogramar” o sistema imunológico para que ele pare de atacar a tireoide. O foco terapêutico reside na reposição dos hormônios que a glândula não consegue mais produzir, estabilizando assim o metabolismo e eliminando os sintomas.
Terapia de reposição hormonal
O padrão-ouro para o tratamento é o uso diário de levotiroxina sódica, o principal remédio para tireoide, que é uma forma sintética do hormônio T4 idêntica à produzida pelo corpo humano. Este medicamento deve ser ingerido em jejum, preferencialmente de 30 a 60 minutos antes do café da manhã, para garantir a absorção máxima pelo trato gastrointestinal.
A reposição hormonal é, na maioria esmagadora dos casos, um tratamento contínuo que deve ser mantido por toda a vida. Quando a dose correta é estabelecida, o paciente deixa de sentir os sintomas do hipotireoidismo e recupera sua vitalidade. É fundamental que o paciente não interrompa o uso do medicamento por conta própria, mesmo que se sinta bem, pois a suspensão levará ao retorno imediato dos sintomas.
Acompanhamento e ajuste de dosagem
A determinação da dose ideal de levotiroxina não é universal; ela varia conforme o peso, a idade e o estado clínico geral de cada indivíduo. Por esse motivo, o acompanhamento médico periódico é indispensável. O endocrinologista solicitará exames de TSH a cada seis meses ou anualmente (após a estabilização) para verificar se a dosagem necessita de ajustes.
Mudanças fisiológicas significativas exigem atenção redobrada. Durante a gravidez, por exemplo, a demanda por hormônios tireoidianos aumenta consideravelmente para suportar o desenvolvimento fetal, exigindo aumentos frequentes na dose. Da mesma forma, o envelhecimento ou o uso de outros medicamentos (como suplementos de cálcio ou ferro) podem interferir na necessidade ou na absorção da levotiroxina.
Intervenção cirúrgica
A cirurgia, conhecida como tireoidectomia, raramente é indicada para pacientes com Hashimoto. No entanto, ela pode ser considerada em situações específicas, tais como:
- Bócio volumoso que causa compressão da traqueia ou do esôfago, resultando em dificuldade para respirar ou engolir.
- Presença de nódulos suspeitos de malignidade identificados por biópsia.
- Razões estéticas em casos de aumento glandular muito pronunciado que gera desconforto ao paciente.
Possíveis complicações
Quando a tireoidite de Hashimoto não é diagnosticada ou o tratamento é negligenciado, o organismo permanece em um estado de hipofunção metabólica persistente, o que pode levar a sérios problemas de saúde. A falta crônica de hormônios tireoidianos afeta a saúde cardiovascular, aumentando os níveis de colesterol LDL (o colesterol “ruim”), o que eleva o risco de aterosclerose, hipertensão e insuficiência cardíaca.
Outra complicação grave, embora rara nos dias atuais devido ao acesso ao diagnóstico, é o mixedema. Este estado é caracterizado por um inchaço generalizado dos tecidos, sonolência profunda e intolerância extrema ao frio, podendo evoluir para o coma mixedematoso em situações de estresse físico extremo. Em mulheres grávidas, o hipotireoidismo não controlado está associado a riscos aumentados de pré-eclâmpsia, parto prematuro e prejuízos no desenvolvimento cognitivo do bebê.
Estilo de vida e cuidados diários
Embora a medicação seja a base do tratamento, entender como regular a tireoide através de um estilo de vida saudável pode auxiliar significativamente no bem-estar geral e na mitigação de sintomas residuais. Pacientes com doenças autoimunes frequentemente se beneficiam de abordagens que visam reduzir a inflamação sistêmica e fortalecer o sistema imunológico através de escolhas conscientes no dia a dia.
O manejo do estresse é outro componente relevante, uma vez que altos níveis de cortisol podem interferir na conversão periférica dos hormônios tireoidianos. Práticas como atividades físicas regulares, meditação e higiene do sono adequada contribuem para a estabilidade metabólica do paciente.
Alimentação e nutrição
A nutrição desempenha um papel de suporte fundamental no manejo da doença. Alguns nutrientes essenciais são particularmente relevantes para o funcionamento da tireoide:
- Selênio: Este mineral é essencial para as enzimas que convertem o hormônio T4 na sua forma ativa, o T3.
- Zinco: Atua na síntese hormonal e na integridade do sistema imune.
- Iodo: Embora fundamental, seu consumo excessivo pode piorar a autoimunidade em alguns casos.
- Vitamina D: Possui propriedades imunomoduladoras importantes para pacientes autoimunes.
Saber como regular a tireoide rápido com a alimentação e hábitos saudáveis ajuda a combater sintomas como a obstipação. O acompanhamento com um nutricionista especializado pode ajudar a criar um plano alimentar que respeite as necessidades individuais e evite carências nutricionais.
Prognóstico: a tireoidite de hashimoto tem cura?
É importante esclarecer que, do ponto de vista estritamente médico, não existe uma cura definitiva para a tireoidite de Hashimoto no sentido de reverter o processo autoimune ou restaurar permanentemente a função natural da glândula uma vez que esta tenha sido danificada. A condição é crônica e o ataque imunológico pode persistir por décadas.
Entretanto, o prognóstico para quem recebe o diagnóstico é excelente. Com a terapia de reposição hormonal adequada e o acompanhamento médico regular, a vasta maioria dos pacientes consegue levar uma vida absolutamente normal, produtiva e com expectativa de vida idêntica à de pessoas sem a doença. A chave para o sucesso do tratamento é a adesão rigorosa à medicação e a manutenção de um diálogo aberto com os profissionais de saúde envolvidos no cuidado.
A identificação de alterações de humor ou dificuldades emocionais durante o processo de adaptação à doença também deve ser levada em consideração. É fundamental buscar auxílio de profissionais de saúde relevantes, como endocrinologistas para o manejo hormonal e psicólogos, caso o impacto no bem-estar mental e na qualidade de vida seja significativo.
Referências
Consulte um endocrinologista: por cidade ou diretamente online
A publicação do presente conteúdo no site da Doctoralia é feita sob autorização expressa do autor. Todo o conteúdo do site está devidamente protegido pela legislação de propriedade intelectual e industrial.
O site da Doctoralia Internet S.L. não substitui uma consulta com um especialista. O conteúdo desta página, bem como os textos, gráficos, imagens e outros materiais foram criados apenas para fins informativos e não substituem diagnósticos ou tratamentos de saúde. Em caso de dúvida sobre um problema de saúde, consulte um especialista.