Equipe Doctoralia
- Inicio
- Endocrinologia
- O que é resistência à insulina
Artigos
02 abril 2026
O que é resistência à insulina
Neste artigo você verá:
- O que é resistência à insulina?
- Diferença entre resistência à insulina e pré-diabetes
- Sintomas e sinais de alerta
- Causas e fatores de risco
- Diagnóstico: como detectar a condição
- Complicações e impactos na saúde
- Como reverter e tratar a resistência à insulina
- Prevenção e estilo de vida saudável
- Orientações para a saúde metabólica
A compreensão do funcionamento metabólico é um pilar fundamental para a manutenção da saúde a longo prazo. Entre os diversos processos que regem o equilíbrio do organismo, a regulação da glicose destaca-se como um dos mais importantes. A resistência à insulina é uma condição metabólica que precede diversas patologias crônicas e tem se tornado cada vez mais frequente na população global. Este fenômeno ocorre quando as células do corpo deixam de responder de maneira eficiente à insulina, o hormônio responsável por permitir a entrada de açúcar (glicose) nas células para a produção de energia.
Embora muitas vezes silenciosa em seus estágios iniciais, a resistência à insulina atua como um gatilho para o desenvolvimento de condições mais graves, como o diabetes, seus tipos, sintomas e controle e doenças cardiovasculares. O reconhecimento precoce dos sinais e a compreensão dos mecanismos biológicos envolvidos são passos necessários para a reversão do quadro e para a promoção de uma vida mais saudável. O texto a seguir detalha o que caracteriza essa condição, como diferenciá-la de diagnósticos clínicos e quais são as abordagens terapêuticas mais eficazes disponíveis atualmente.
O que é resistência à insulina?
A resistência à insulina é definida como um estado fisiológico no qual as células musculares, adiposas e hepáticas não respondem adequadamente a este hormônio. A insulina, produzida pelas células beta do pâncreas, funciona como uma espécie de “chave” que abre as portas das células para que a glicose presente na corrente sanguínea possa entrar. Quando essa resposta é prejudicada, o açúcar permanece no sangue em níveis elevados.
Para compensar essa falha de absorção, o pâncreas inicia um esforço adicional, produzindo quantidades cada vez maiores de insulina na tentativa de manter os níveis de glicose dentro da normalidade. Esse estado de produção excessiva é conhecido como hiperinsulinemia. Inicialmente, o pâncreas consegue suprir a demanda, mas com o passar do tempo, as células produtoras do hormônio podem sofrer exaustão, levando ao aumento sustentado da glicemia.
Os principais aspectos desta condição incluem:
- Falha na sinalização celular: Os receptores de insulina nas superfícies das células tornam-se menos sensíveis.
- Acúmulo de glicose sanguínea: Sem a entrada eficiente nas células, o açúcar circula em excesso nos vasos sanguíneos.
- Sobrecarga pancreática: O órgão trabalha acima de sua capacidade habitual para tentar regular o sistema.
Diferença entre resistência à insulina e pré-diabetes
É comum haver confusão entre os termos resistência à insulina e pré-diabetes, porém eles se referem a conceitos distintos, embora interligados. A resistência à insulina descreve o mecanismo biológico de falha na comunicação entre o hormônio e as células. Trata-se de uma disfunção funcional que pode existir mesmo quando os níveis de açúcar no sangue ainda estão dentro da faixa considerada normal, graças ao esforço compensatório do pâncreas.
Por outro lado, o pré-diabetes é um estágio clínico de diagnóstico. Ele ocorre quando os mecanismos de compensação já não são suficientes para manter a glicose em níveis ideais, resultando em valores de glicemia de jejum acima do normal, mas ainda abaixo do limiar estabelecido para o diabetes tipo 2. Portanto, a resistência à insulina é frequentemente a causa primária que leva ao quadro de pré-diabetes.
Abaixo, encontram-se as classificações de glicemia de jejum utilizadas como referência no Brasil:
| Categoria | Glicemia de jejum (mg/dL) |
|---|---|
| Normal | Abaixo de 100 | Pré-diabetes | 100 a 125 |
Sintomas e sinais de alerta
A resistência à insulina é notória por ser uma condição assintomática durante um longo período. O corpo humano possui uma capacidade notável de adaptação, o que permite que a pessoa viva anos com o metabolismo alterado sem apresentar queixas específicas. No entanto, à medida que a resistência se intensifica e o pâncreas começa a demonstrar sinais de fadiga, algumas manifestações físicas e metabólicas podem surgir.
Alguns sinais indiretos que podem indicar a presença de resistência à insulina incluem:
- Aumento da circunferência abdominal: O acúmulo de gordura visceral está intimamente ligado a alterações metabólicas.
- Fadiga persistente: Como as células não recebem glicose de forma eficiente, a produção de energia pode ficar comprometida.
- Fome excessiva (polifagia): A instabilidade nos níveis de insulina pode causar picos e quedas de açúcar que estimulam o apetite, especialmente por carboidratos refinados.
- Dificuldade de concentração: O cérebro depende de um fornecimento constante e estável de glicose.
Manifestações na pele: acantose nigricans
Um dos indicadores visuais mais característicos e precisos da resistência à insulina é uma condição dermatológica chamada acantose nigricans. Esta manifestação ocorre devido ao excesso de insulina no sangue, que acaba estimulando a proliferação excessiva de queratinócitos e fibroblastos na pele.
A acantose nigricans caracteriza-se pelo escurecimento e espessamento da pele, conferindo-lhe uma aparência aveludada. As áreas mais comumente afetadas são as dobras cutâneas e zonas de fricção, tais como:
- Pescoço (região da nuca).
- Axilas.
- Virilhas.
- Articulações dos dedos (nós dos dedos).
A identificação dessas manchas escuras é um sinal clínico determinante que deve motivar a busca por avaliação médica para a investigação do perfil metabólico do paciente.
 O desenvolvimento da resistência à insulina é resultado de uma interação complexa entre predisposição genética e fatores ambientais.
O desenvolvimento da resistência à insulina é resultado de uma interação complexa entre predisposição genética e fatores ambientais.Cuide da sua saúde com quem entende
Encontre especialistas qualificados e agende sua consulta online.
Causas e fatores de risco
O desenvolvimento da resistência à insulina é resultado de uma interação complexa entre predisposição genética e fatores ambientais. Embora a genética determine a suscetibilidade de um indivíduo, são as escolhas de estilo de vida que geralmente desencadeiam a progressão da condição. O excesso de peso, especialmente a obesidade abdominal, é o fator de risco isolado mais significativo, pois o tecido adiposo visceral produz substâncias inflamatórias que interferem diretamente na ação da insulina.
Além da obesidade, o sedentarismo desempenha um papel fundamental. O tecido muscular é o principal consumidor de glicose no corpo; quando os músculos estão inativos, a sensibilidade à insulina diminui drasticamente. Outro fator que tem ganhado destaque em pesquisas recentes é a privação crônica do sono. A falta de descanso adequado desregula os hormônios do apetite e aumenta os níveis de cortisol, o que prejudica a resposta metabólica e favorece o acúmulo de gordura.
Estatística de destaque: No Brasil, a prevalência de excesso de peso atingiu 61,4% da população em 2023, sendo este o principal fator de risco para o desenvolvimento da resistência à insulina. (Fonte: Vigitel 2023 - Ministério da Saúde)
Diagnóstico: como detectar a condição
O diagnóstico da resistência à insulina não se baseia em um único sintoma, mas sim em uma avaliação clínica abrangente realizada por um endocrinologista ou clínico geral. O profissional analisa o histórico familiar, hábitos de vida e realiza um exame físico detalhado, observando sinais como a pressão arterial e a distribuição da gordura corporal.
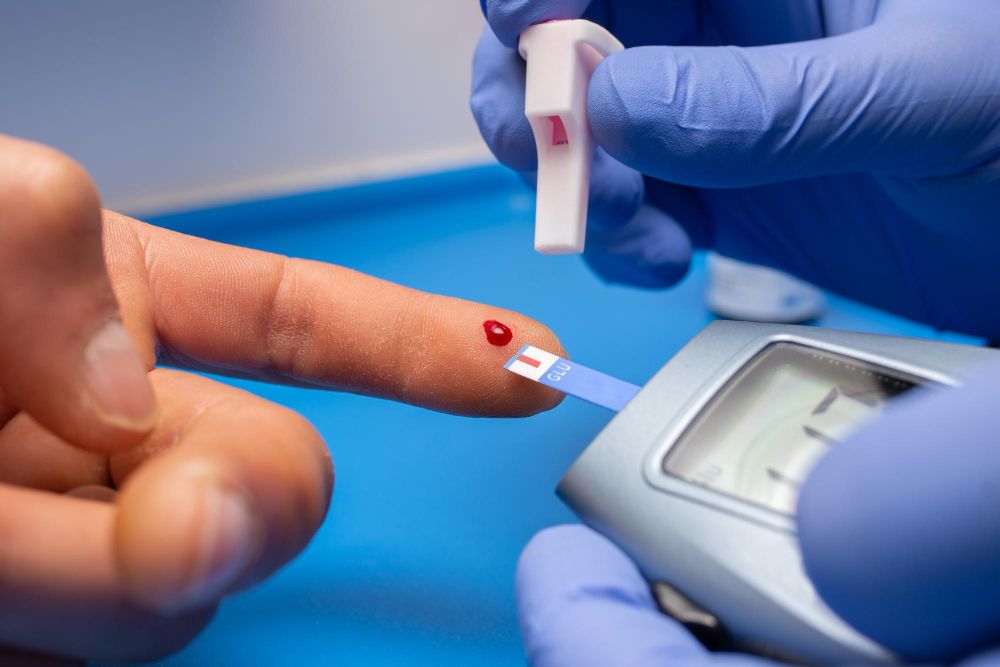
A detecção laboratorial é essencial para confirmar a suspeita clínica. Como a glicemia de jejum pode permanecer normal por muito tempo devido à hiperinsulinemia compensatória, o médico muitas vezes solicita testes complementares que avaliam não apenas o açúcar, mas também a quantidade de insulina que o corpo está produzindo para manter esse equilíbrio.
Principais exames laboratoriais
Existem diversos parâmetros laboratoriais que auxiliam na identificação do distúrbio metabólico. O uso combinado desses exames permite uma visão mais clara da saúde endócrina do paciente.
- Glicemia de jejum: Mede o nível de glicose no sangue após um período de 8 a 12 horas sem ingestão de alimentos.
- Hemoglobina glicada (A1c): Reflete a média dos níveis de glicose no sangue nos últimos dois a três meses, sendo menos influenciada por variações diárias.
- Insulina de jejum: Essencial para verificar se o pâncreas está trabalhando em excesso.
- Índice HOMA-IR: Este é um cálculo matemático baseado na relação entre a glicose e a insulina de jejum. Ele é considerado uma ferramenta fundamental para determinar o grau de resistência à insulina.
Além dos exames de sangue, a medição da circunferência abdominal é um marcador clínico de risco cardiovascular e metabólico, conforme apresentado na tabela abaixo:
| Gênero | Risco aumentado | Risco muito aumentado |
|---|---|---|
| Homens | ≥ 94 cm | ≥ 102 cm |
Complicações e impactos na saúde
Negligenciar a resistência à insulina pode levar a consequências severas para a saúde sistêmica. Quando o corpo permanece em um estado de hiperinsulinemia crônica e inflamação de baixo grau, diversos órgãos começam a sofrer danos progressivos. A complicação mais direta é a progressão para o diabetes tipo 2, uma doença crônica que exige gerenciamento contínuo e pode afetar a visão, os rins e os nervos.
Outra complicação frequente é a esteatose hepática não alcoólica, popularmente conhecida como gordura no fígado. A insulina em excesso favorece o acúmulo de lipídios nas células hepáticas, o que pode evoluir para inflamação (esteato-hepatite) e até cirrose em casos graves. Além disso, a resistência à insulina é um dos componentes centrais da Síndrome Metabólica, um conjunto de condições que aumenta drasticamente o risco de eventos cardiovasculares, como infarto do miocárdio e acidente vascular cerebral (AVC).
Os principais impactos incluem:
- Alterações no perfil lipídico (aumento de triglicerídeos e queda do colesterol HDL).
- Elevação da pressão arterial.
- Disfunção endotelial (danos às paredes das artérias).
- Aumento do estado pró-trombótico (maior facilidade para formação de coágulos).
Como reverter e tratar a resistência à insulina
A notícia positiva para os pacientes diagnosticados é que a resistência à insulina é uma condição frequentemente reversível, especialmente quando detectada em estágios iniciais. O foco do tratamento não é apenas baixar o açúcar no sangue, mas sim restaurar a sensibilidade das células à insulina. Isso é alcançado por meio de mudanças estruturais na rotina, que atacam a raiz do problema: a inflamação e o excesso de gordura visceral.
O tratamento é multidisciplinar e exige comprometimento a longo prazo. O objetivo principal é reduzir a carga sobre o pâncreas e otimizar o uso da glicose pelos tecidos periféricos, principalmente o muscular.
Alimentação e exercício físico
A base de qualquer estratégia de reversão envolve a adoção de hábitos de vida saudáveis. A nutrição desempenha um papel determinante, devendo priorizar alimentos que não causem picos bruscos de insulina. Dietas com baixo índice glicêmico, ricas em fibras, vegetais, proteínas magras e gorduras boas, auxiliam na estabilização da glicemia, assim como a escolha correta de frutas para diabéticos selecionadas.
A prática regular de atividades físicas é igualmente importante. O exercício estimula a translocação de transportadores de glicose (GLUT4) para a superfície das células musculares, permitindo que elas absorvam o açúcar do sangue independentemente da ação da insulina durante o esforço.
- Exercícios aeróbicos: Como caminhada rápida, natação ou ciclismo, auxiliam na queima calórica e melhora cardiovascular.
- Treinamento de resistência (musculação): O aumento da massa muscular amplia o “depósito” de consumo de glicose no corpo, melhorando significativamente a sensibilidade insulínica a longo prazo.
Tratamento medicamentoso
Em certos cenários, as mudanças no estilo de vida podem não ser suficientes ou podem precisar de um suporte inicial para evitar a progressão da doença. Nesses casos, o médico pode prescrever medicamentos conhecidos como sensibilizadores de insulina. A metformina é o fármaco mais utilizado mundialmente para essa finalidade, atuando na redução da produção de glicose pelo fígado e na melhora da resposta celular ao hormônio.
É essencial ressaltar que o uso de qualquer medicação deve ser estritamente orientado por um profissional de saúde, após a análise cuidadosa de exames e do perfil clínico do paciente. O medicamento atua como um auxílio, mas não substitui a necessidade de manter uma alimentação equilibrada e uma rotina de exercícios.
Prevenção e estilo de vida saudável
A prevenção da resistência à insulina deve ser uma prioridade desde a juventude, focando na manutenção de um peso corporal saudável e no gerenciamento de outras condições que podem agravar o quadro metabólico. Mulheres com Síndrome dos Ovários Policísticos (SOP), por exemplo, devem ter um acompanhamento ainda mais rigoroso, pois a resistência à insulina é uma característica central desta síndrome e pode dificultar o controle do peso, a fertilidade e aumentar o risco de diabetes gestacional.
Estratégias eficazes de prevenção incluem:
- Evitar o consumo excessivo de açúcares adicionados e alimentos ultraprocessados.
- Priorizar o sono de qualidade (7 a 9 horas por noite).
- Controlar o estresse crônico, que eleva os níveis de cortisol.
- Realizar check-ups regulares para monitorar a pressão arterial e o perfil lipídico.
Estatística de diabetes no Brasil: Estima-se que cerca de 15,7 milhões de adultos vivam com diabetes no Brasil, sendo que a resistência à insulina é o precursor em quase todos os casos de Tipo 2. (Fonte: Atlas da IDF 10ª Edição / Sociedade Brasileira de Diabetes)
A busca por uma vida equilibrada e a atenção aos sinais que o corpo emite são as melhores ferramentas de defesa contra as doenças metabólicas. Ao adotar hábitos preventivos, é possível garantir não apenas a longevidade, mas a qualidade de vida necessária para realizar as atividades cotidianas com disposição e bem-estar.
Orientações para a saúde metabólica
A gestão da resistência à insulina é uma jornada contínua que exige paciência e mudanças sustentáveis. Para um diagnóstico preciso e um plano de tratamento individualizado, é fundamental buscar o acompanhamento de um endocrinologista e, se necessário, de um nutricionista e de um profissional de educação física.
Referências
- Conselho Nacional de Desenvolvimento Científico e Tecnológico (CNPq). Pesquisas sobre sono e resistência à insulina.
- Landsberg et al. Obesity and metabolic syndrome: implications for the cardiovascular system. J Am Coll Cardiol. 2013;61(12):1213-1228.
- Centers for Disease Control and Prevention (CDC). Diabetes Prevention Program.
- MedlinePlus. Metformin: information for patients.
Consulte um endocrinologista: por cidade ou diretamente online
A publicação do presente conteúdo no site da Doctoralia é feita sob autorização expressa do autor. Todo o conteúdo do site está devidamente protegido pela legislação de propriedade intelectual e industrial.
O site da Doctoralia Internet S.L. não substitui uma consulta com um especialista. O conteúdo desta página, bem como os textos, gráficos, imagens e outros materiais foram criados apenas para fins informativos e não substituem diagnósticos ou tratamentos de saúde. Em caso de dúvida sobre um problema de saúde, consulte um especialista.